Exacerbările acute în PID
Exacerbarea acută a PID este o amenințare letală care ar putea surveni în orice moment1–5

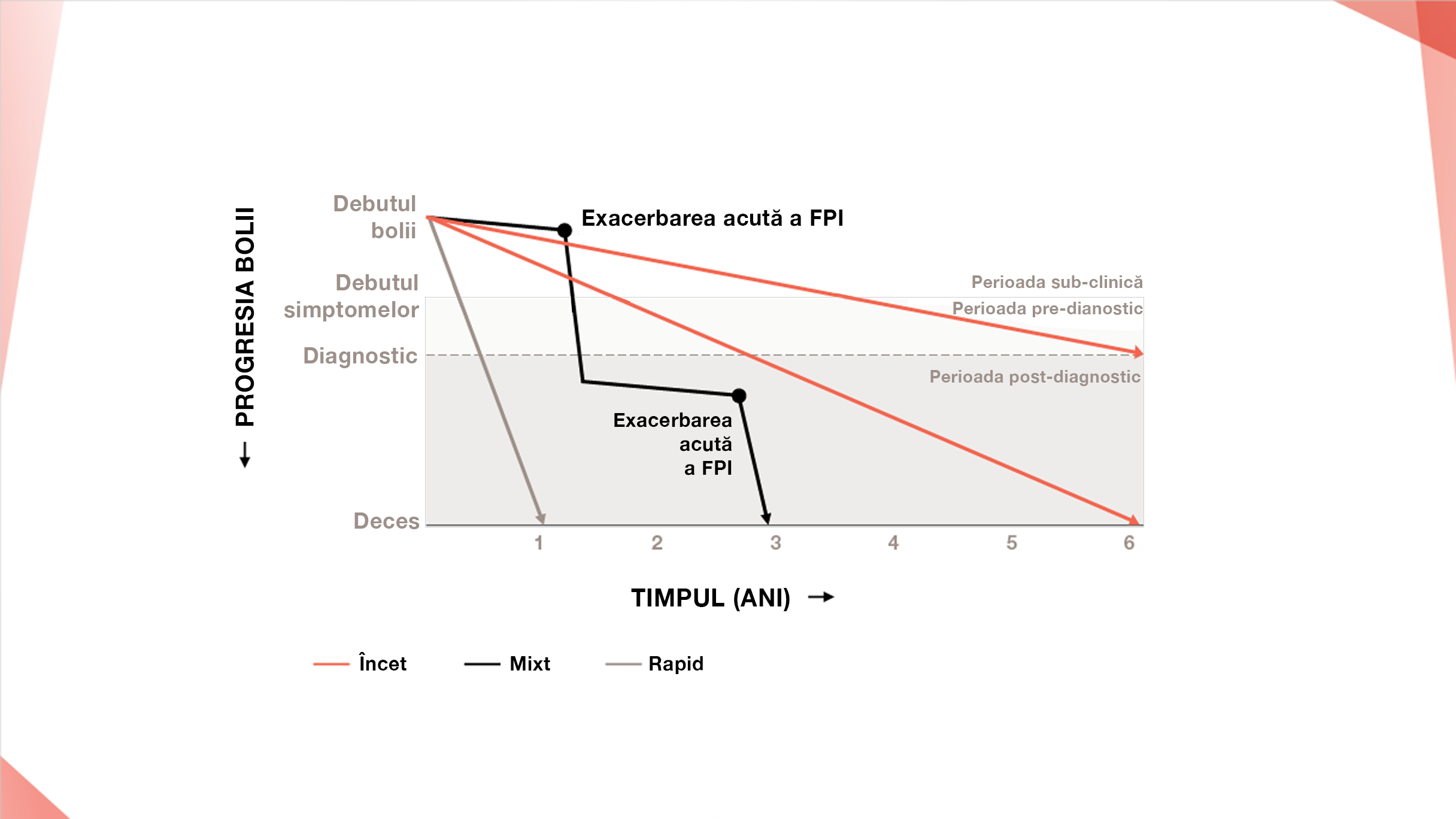
Exacerbarea acută a PID se caracterizează prin deteriorarea rapidă a respirației (creștere marcată a dispneei și hipoxemiei)1
Ca eveniment imprevizibil, grav care pune viața în pericol, exacerbarea acută a PID poate surveni în orice moment pe parcursul evoluției PID.1
Exacerbarea acută a PID este asociată cu un prognostic prost și o rată crescută a mortalității.1
EXACERBAREA ACUTĂ A FPI: ÎNȚELEGEREA RISCULUI ȘI A IMPACTULUI ASUPRA SUPRAVIEȚUIRII
Aproximativ 1 din 5 pacienți cu FPI sunt expuși anual riscului de exacerbare acută letală a FPI.6
Supraviețuirea scade în urma unei exacerbări acute a FPI7
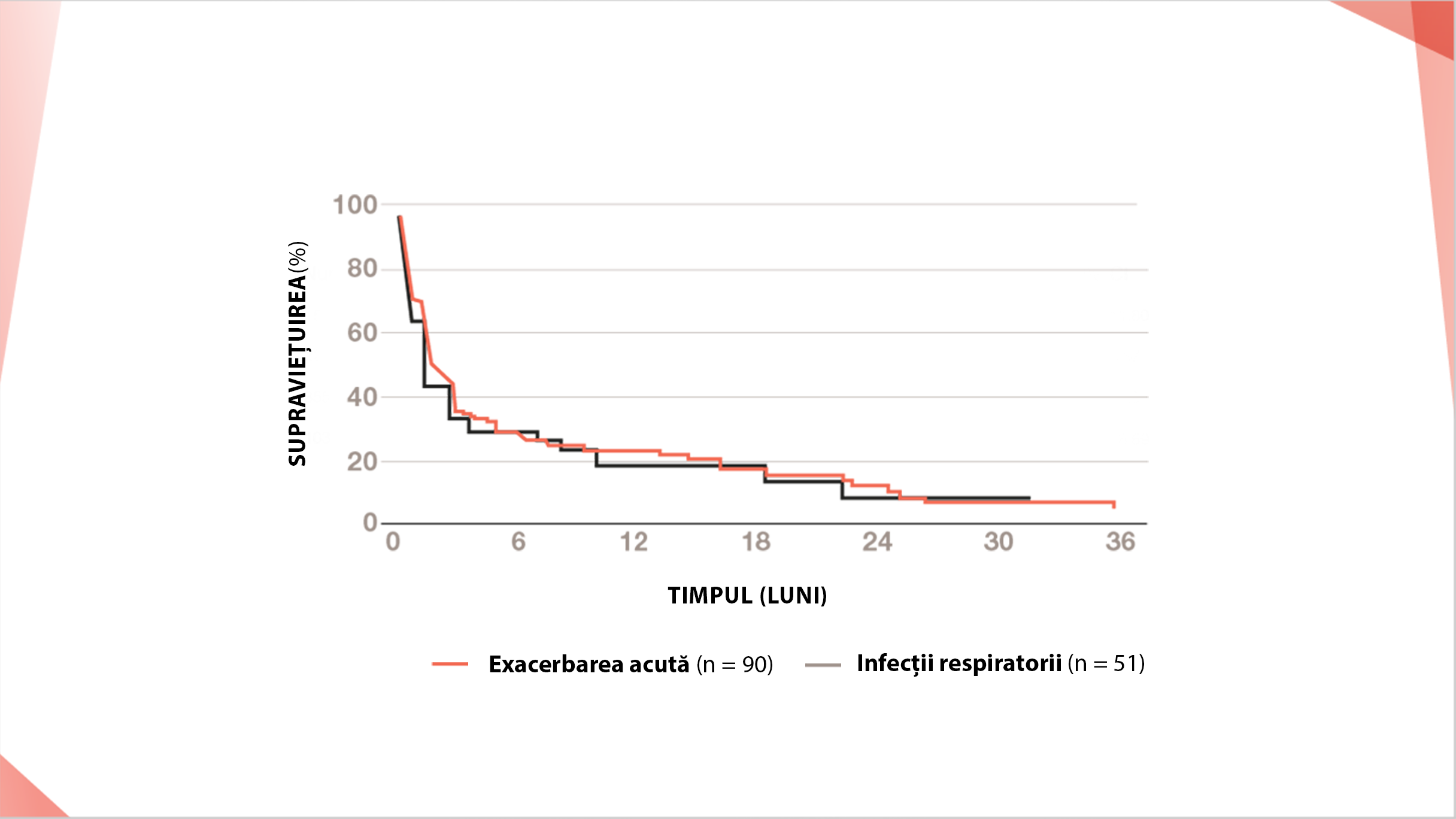
Dintre cei 163 de pacienți cu deteriorare rapidă (DR), 90 de pacienți au prezentat exacerbarea acută a FPI ca și cea mai frecventă cauză a DR, urmată de infecții respiratorii (51 de pacienți).2
Compararea curbelor de supraviețuire (de la deteriorarea rapidă până la deces sau ultima vizită de monitorizare) între pacienții cu FPI cu exacerbare acută a FPI și pacienții cu infecții respiratorii.2
La pacienții cu FPI, exacerbarea acută a FPI și scăderea CVF sunt asociate cu o mortalitate crescută8


50% dintre pacienții care sunt internați din cauza unei exacerbări acute a FPI decedează în timpul spitalizării2
Supraviețuirea scade în urma unei exacerbări acute a FPI2
Dintre cei 163 de pacienți cu deteriorare rapidă (DR), 90 de pacienți au prezentat exacerbarea acută (EA) ca și cea mai frecventă cauză a DR, urmată de pacienții cu infecții respiratorii (51 de pacienți).2
Compararea curbelor de supraviețuire (de la deteriorarea rapidă până la deces sau ultima vizită de urmărire) între pacienții cu FPI cu exacerbare acută a FPI și pacienții cu infecții respiratorii.2
Risc comparativ de deces datorat exacerbării acute a FPI și scăderilor dramatice ale CVF % din valoarea prezisă8
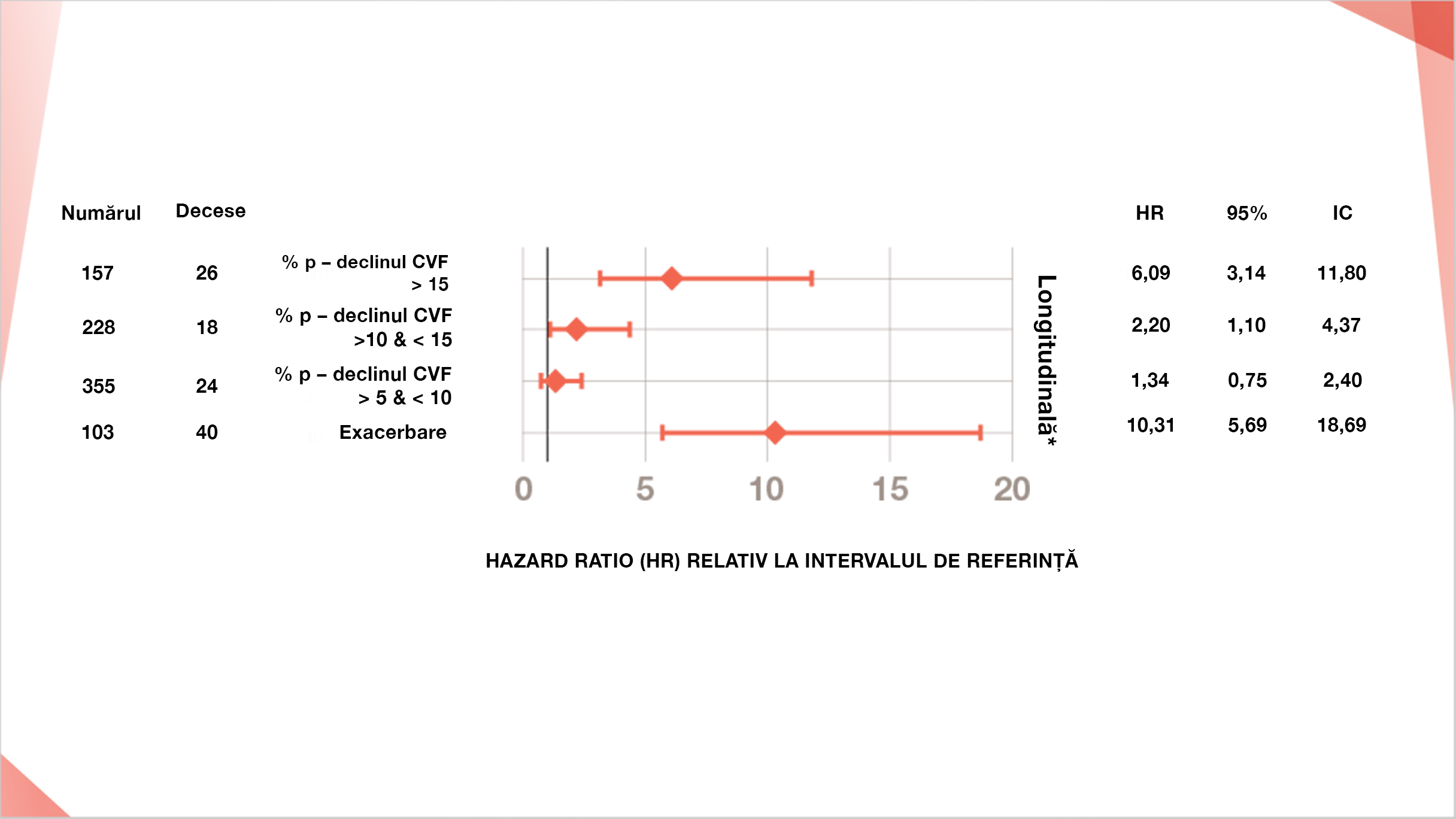
HR ajustat și IC de 95% pentru deces, pentru scăderea CVF % din valoarea prezisă (%p-CVF) și exacerbările acute.
S-au făcut comparații cu nivelul de referință pentru funcția pulmonară inițială (CVF % din valoarea prezisă) și variabilele longitudinale (scăderea CVF % din valoarea prezisă, <5, fără exacerbare).
*Variabilele longitudinale au fost tratate ca fiind variabile influențate de factorul timp covariate în modelul Cox de hazard proporțional.
Compararea curbelor de supraviețuire (de la diagnosticul inițial până la deces sau ultima vizită de monitorizare) în cazul pacienților cu FPI fără deteriorare rapidă, cu deteriorare rapidă focală, infecție respiratorie bilaterală și exacerbare acută.2
MORTALITATEA POST-EXACERBARE ÎN CAZUL PID NON-FPI
Mortalitatea post-exacerbare în cazul PID este raportată că variind de la 33% la 83%.1 Ratele de mortalitate în timpul spitalizării la pacienții cu PH variază de la 75% la 100%.1
Într-un studiu sud-coreean, 17% dintre pacienții cu PID-AR au prezentat o exacerbare acută a PID în decurs de 33 de luni într-o analiză retrospectivă a 84 de pacienți cu PID-AR3.

Într-un studiu danez, 21% (8/38) dintre decesele cauzate de PID-AR au fost cauzate de exacerbarea acută a PID, majoritatea acestora având loc în primul an de urmărire10
Compararea curbelor de supraviețuire în rândul pacienților cu PID-AR cu model UIP pe HRCT pe parcursul a diferite perioade de urmărire3
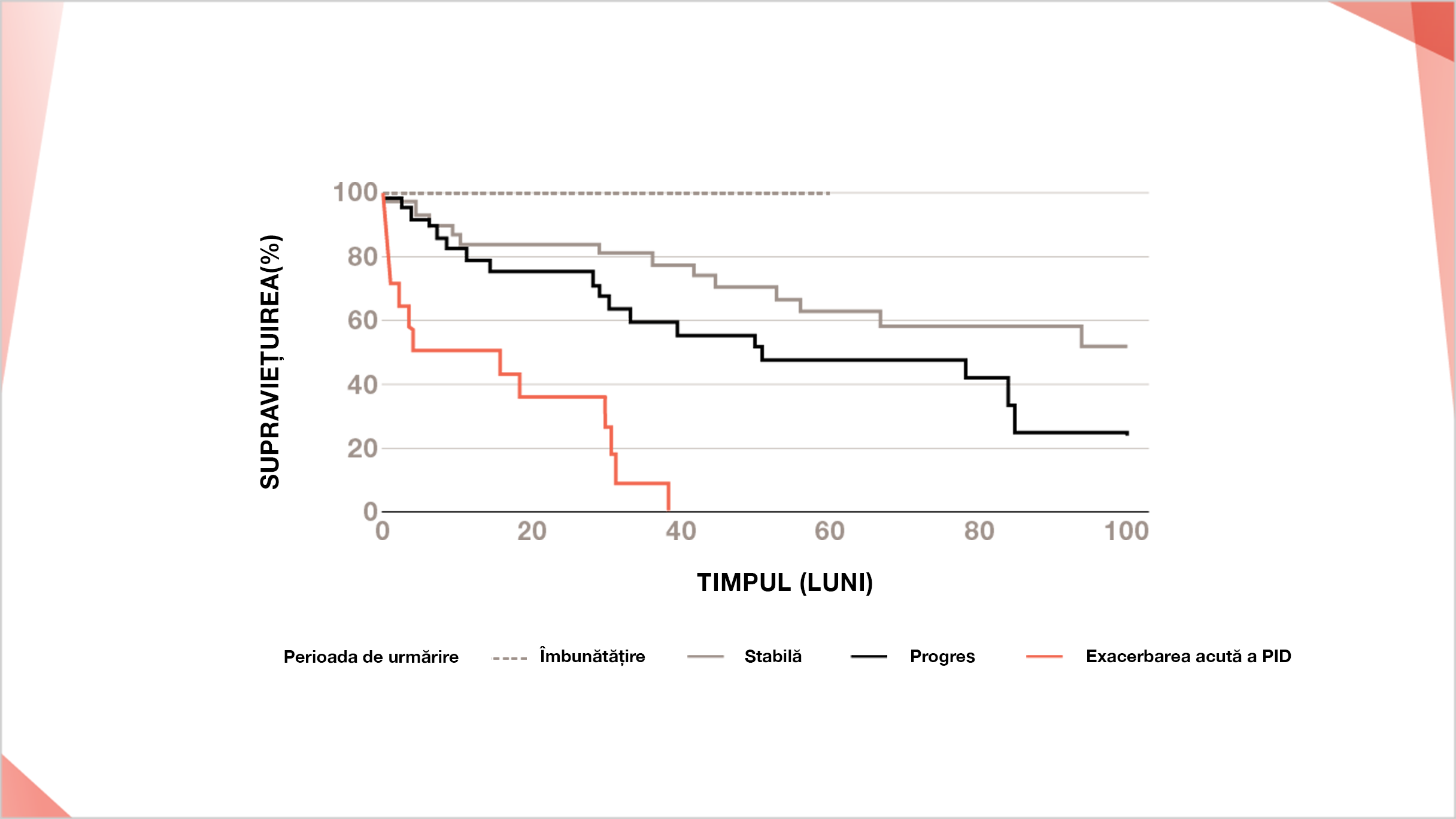
Compararea curbelor de supraviețuire în rândul pacienților cu PID-AR cu model UIP pe HRCT pe parcursul a diferite perioade de urmărire3
Îmbunătățire (n=5), stabilă (n=37), progresie (n=28), exacerbare acută a PID (n=14).
Îmbunătățirea și progresia au fost definite ca modificarea respectiv >10% a CVF și/sau modificarea >15% a DLco.
Adaptat după: Song JW, et al. Sarcoidosis Vasc Diffuse Lung Dis. 2013;30:103–112.
Cum puteți evalua, aborda și gestiona riscul de exacerbare acută a PID?

PID non-FPI pot dezvolta, de asemenea un fenotip progresiv
Monitorizarea regulată și precoce

Intervențiile în cazul PID
Note
IÎ, interval de încredere; DLCO, capacitatea de difuzie a plămânului pentru monoxid de carbon; CVF, capacitate vitală forțată; PH, pneumonită de hipersensibilitate; HR, hazard ratio; HRCT, tomografie computerizată de înaltă rezoluție; PID, pneumopatie interstițială difuză; FPI, fibroză pulmonară idiopatică; PID-RA, pneumopatie interstițială difuză asociată artritei reumatoide; UIP, pneumopatie interstițială uzuală.
- Kolb M, Bondue B, Pesci A, et al. Acute exacerbations of progressive-fibrosing interstitial lung diseases. Eur Respir Rev. 2018;27(150):pii:180071.
- Song JW, Hong S-B, Lim C-M, et al. Acute exacerbation of idiopathic pulmonary fibrosis: incidence, risk factors and outcome. Eur Respir J. 2011;37(2):356–363.
- Song JW, Lee HK, Lee CK, et al. Clinical course and outcome of rheumatoid arthritis-related usual interstitial pneumonia. Sarcoidosis Vasc Diffuse Lung Dis. 2013;30(2):103-112.
- Tomiyama F, Watanabe R, Ishii T, et al. High Prevalence of Acute Exacerbation of Interstitial Lung Disease in Japanese Patients with Systemic Sclerosis. Tohoku J. Exp. Med. 2016;239, 297–305.
- Okamoto M, Fujimoto K, Sadohara J, et al. A retrospective cohort study of outcome in systemic sclerosis-associated interstitial lung disease. Respiratory Investigation. 2016;54, 445–453.
- Ryerson C, Cottin V, Brown K, Collard H. Acute exacerbation of idiopathic pulmonary fibrosis: shifting the paradigm. Eur Respir J. 2015;46(2):512–520.
- Ley B, Collard HR, King TE Jr. Clinical course and prediction of survival in idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2011;183(4):431–440.
- Paterniti MO, Bi Y, Reki D, et al. Acute exacerbation and decline in forced vital capacity are associated with increased mortality in idiopathic pulmonary fibrosis. Ann Am Thorac Soc. 2017;14(9):1395–1402.
- Collard HR, Ryerson CJ, Corte TJ, et al. Acute exacerbation of idiopathic pulmonary fibrosis: an international working group report. Am J Respir Crit Care Med. 2016;194(3):265–275.
- Hyldgaard C, Ellingsen T, Hilberg O, et al. Rheumatoid arthritis-associated interstitial lung disease: clinical characteristics and predictors of mortality. Respiration. 2019;98(5):455–460.
- Flaherty KR, Brown KK, Wells AU, et al. Design of the PF-ILD trial: a double-blind, randomised, placebo-controlled phase III trial of ... in patients with progressive fibrosing interstitial lung disease. BMJ Open Resp Res. 2017;4(1):e000212.
- Cottin V, Hirani N, Hotchkin D, et al. Presentation, diagnosis and clinical course of the spectrum of progressive-fibrosing interstitial lung diseases. Eur Respir Rev. 2018;27(150):180076.
- Maher TM, Molina-Molina M, Russell AM, et al. Unmet needs in the treatment of idiopathic pulmonary fibrosis-insights from patient chart review in five European countries. BMC Pulm Med. 2017;17(1):124.
- Molina-Molina M, Aburto M, Acosta O, et al. Importance of early diagnosis and treatment in idiopathic pulmonary fibrosis. Exp Rev Resp Med. 2018;12(7):537–539.
- Robalo-Cordeiro C, Campos P, Carvalho L, et al. Idiopathic pulmonary fibrosis in the era of antifibrotic therapy: Searching for new opportunities grounded in evidence. Rev Port Pneumol. 2017;23(5):287–293.
